- Pengarang Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:02.
- Diubah suai terakhir 2025-11-02 20:14.
Papilloma pada leher
Kandungan artikel:
-
Penyebab papilloma pada leher
- Maklumat mengenai patogen
- Faktor predisposisi
- Manifestasi luaran penyakit ini
-
Cara menghilangkan papilloma pada leher
- Terapi ubat
- Kaedah pemusnahan fizikal
- Video
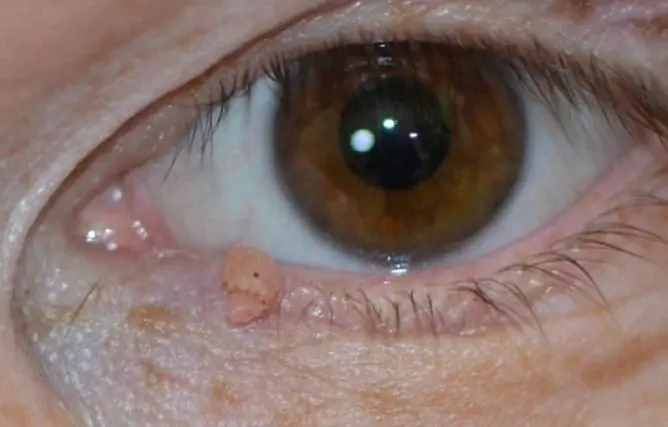
Papilloma pada leher adalah salah satu manifestasi penyakit berjangkit yang disebabkan oleh papillomavirus manusia. Merujuk kepada pembentukan kulit yang jinak.

Papilloma pada leher sering berlaku pada pelbagai corak
Penyebab papilloma pada leher
Terdapat satu sebab etiologi mengapa papilloma mula tumbuh di leher atau di kawasan lain badan manusia - jangkitan dengan papillomavirus manusia (papillomavirus, HPV), yang merupakan ahli keluarga Papovaviridae. Terdapat lebih daripada 100 serotip agen patogen ini, masing-masing bertanggungjawab untuk penampilan gambaran klinikal penyakit yang berlainan (papilloma, condyloma, ketuat - konsep ini sinonim, nama yang berbeza dikaitkan dengan keunikan penyetempatan di kawasan tertentu).
Laluan utama penularan adalah hubungan rumah tangga dan seksual (kondiloma wilayah perianal). Virus ini dapat menembusi kulit hanya dengan adanya kerosakan mikro atau luka terbuka, dalam kes lain ia tidak dapat melewati pelindung kulit.
Maklumat mengenai patogen
- Ia mempunyai tahap penyebaran yang tinggi tanpa mengira jantina (namun, ia menampakkan diri pada wanita lebih kerap daripada pada lelaki), usia atau kawasan (menurut beberapa sumber, 2/3 planet dijangkiti virus ini).
- Mengandungi DNA bulat berpintal dua, yang mampu menyatu ke dalam genom manusia.
- Jangkitan dengan beberapa ketegangan dikaitkan dengan risiko karsinogenik yang tinggi, terutama dalam kes kecederaan kekal. Papilloma leher disebabkan oleh strain virus bukan onkogenik.
- Dalam proses pembelahan, virus melalui dua peringkat utama. Pada peringkat pertama, ia dalam bentuk episomal (bebas), dan dalam tempoh yang sama, pembahagian utama zarah virus berlaku. Fasa ini boleh diterbalikkan (selepas rawatan, pengampunan jangka panjang berlaku). Pada tahap kedua - integratif, virus ditanamkan ke dalam genom sel (langkah pertama menuju degenerasi sel dan pembentukan neoplasma malignan). Tahap pertama bersifat sementara dan berlalu dengan cepat, sementara tahap kedua pendam dan menjelaskan kewujudan pembawa.
- Lapisan basal epidermis, di mana virus mereplikasi, terjejas. Pada lapisan yang tersisa, patogen mungkin berterusan, tetapi tidak membelah. Dengan syarat bahawa virus berada di lapisan kuman, ketika ia tumbuh, pembezaan normal sel di semua lapisan kawasan ini terganggu, terutama pada tahap lapisan berduri.
- Mempunyai kecenderungan untuk membawa asimtomatik jangka panjang di dalam badan (dari beberapa bulan hingga setahun). Sangat jarang untuk mengenal pasti momen jangkitan tertentu - inilah sebab mengapa rawatan bermula dalam tempoh manifestasi klinikal yang sengit, dan bukan pada tanda-tanda samar-samar pertama.
- Untuk mencegah jangkitan, vaksin bivalen dan quadrivalent digunakan, yang sangat berkesan terhadap strain 16 dan 18 yang paling onkogenik.
Faktor predisposisi
- Tidak mematuhi peraturan kebersihan. Oleh kerana virus ini dapat mengekalkan aktiviti penting di persekitaran luaran untuk waktu yang lama, perlu mematuhi peraturan kebersihan diri dengan teliti ketika mengunjungi tempat-tempat awam (kolam renang, tempat mandi, gimnasium).
- Kerosakan traumatik pada kulit. Agar virus menembusi, mikrokrak atau calar pada kulit (contohnya, disebabkan oleh menggosok leher dengan kolar baju) sudah cukup.
- Gangguan sistem imun. Dengan kekurangan imuniti genesis, keadaan yang baik akan timbul untuk perkembangan sebarang jangkitan. Contohnya, selsema dan penyakit berjangkit yang kerap menyebabkan kelemahan sistem imun dan penampilan papilloma pada kulit.
- Jangkitan diri semasa menggaru kulit.
- Pelanggaran gaya hidup sistematik (tekanan, kekurangan aktiviti fizikal, diet yang tidak betul). Faktor-faktor ini mempengaruhi kerja semua proses metabolik dalam badan dan menyebabkan penurunan fungsi penghalang kulit.
- Faktor persekitaran yang mempengaruhi penurunan pertahanan badan (hipotermia, pendedahan ultraviolet yang berlebihan).
Manifestasi luaran penyakit ini
Papilloma serviks dalam foto kelihatan seperti ini:
- Pertumbuhan paling kerap terletak di pangkal lebar dan menonjol jauh di atas permukaan kulit. Kurang biasa, pangkal papilloma diwakili oleh kaki nipis (dalam kes ini, formasi mengambil posisi gantung). Pada pilihan kedua, risiko kecederaan jauh lebih tinggi.
- Batasan pendidikan sama rata dan jelas.
- Warnanya tidak berbeza dengan kulit di sekitarnya. Dalam kes yang jarang berlaku, mungkin agak pucat atau lebih gelap daripada tisu bersebelahan.
- Permukaannya sering sekata, licin. Kadang-kadang pertumbuhan mungkin terjadi di bahagian atas papilloma, yang menjadikan permukaannya bergaris.
- Diameternya berbeza-beza - dari 1-3 mm hingga beberapa sentimeter (papilloma dengan diameter kecil lebih biasa).
- Lokasi di mana-mana kawasan leher (belakang, depan sisi). Kadang-kadang wajah terlibat.
Sebagai peraturan, terdapat banyak luka yang terdapat di sepanjang lipatan kulit.
Tanda-tanda yang mungkin menunjukkan transformasi malignan adalah seperti berikut:
- perubahan warna dan heterogenitas (polimorfisme);
- perubahan sempadan (kabur, kehilangan definisi);
- kemunculan asimetri (ketika melukis garis melalui tengah bersyarat formasi, dua bahagian yang sama tidak dapat diperoleh);
- pertumbuhan intensif;
- pendarahan atau ulserasi (gejala yang tidak spesifik, kerana ia juga merupakan ciri trauma sederhana pada neoplasma);
- gatal, terbakar, mengelupas;
- keciciran terbentuk (formasi anak perempuan kecil di sekitar pusat).
Kemunculan tanda-tanda seperti itu tidak semestinya bererti degenerasi papilloma, tetapi ini bermaksud bahawa perlu berjumpa doktor dan menjalani diagnostik pembezaan, setelah mengetahui sama ada kita bercakap mengenai tahi lalat atau kanser kulit yang biasa.
Cara menghilangkan papilloma pada leher
Rawatan papilloma pada leher dilakukan hanya dengan cara yang kompleks dengan kesan serentak pada fokus patologi pada kulit dan pada patogen itu sendiri dalam darah.
Terdapat beberapa cara untuk melawan:
| Jalan | Penerangan |
| Kaedah ubat | Penggunaan sitostatik, imunomodulator dirancang untuk menyekat replikasi agen virus di kawasan yang terjejas dan mengurangkan kepekatannya dalam darah. Beberapa ubat (keratolitik) digunakan secara topikal secara langsung untuk memusnahkan pertumbuhan kulit (membakar dan menyebabkan nekrosis tisu). |
| Kaedah fizikal | Cryodestruction, terapi laser, electrocoagulation. Mereka bertujuan menyingkirkan papilloma pada leher dan bahagian badan yang lain. Kaedah ini membolehkan anda mengembalikan penampilan estetik di kawasan terbuka dan membuang takungan virus - neoplasma kulit itu sendiri, tetapi mereka tidak sepenuhnya menghilangkan virus dari badan. |
| Terapi gabungan | Ia menggabungkan dua pilihan sebelumnya dan oleh itu adalah yang paling berkesan. |
Untuk mengubati papilloma dengan ubat-ubatan rakyat (jus celandine) tidak berkesan dan sering berbahaya, bagaimanapun, prasyarat adalah berunding dengan doktor.
Terapi ubat
Ubat tempatan:
- Pembersih super. Mengandungi kalium dan natrium hidroksida. Mempunyai kesan kauterisasi tempatan pada fokus patologi. Pada papilloma di leher, cukup untuk mengaplikasikannya sekali sehari selama 3 hari. Oleh kerana ini adalah ubat traumatik, perlu merawat kulit di sekitar papilloma dengan krim pelindung sebelum menggunakannya.
- Salap Viferon. Ia mempunyai kesan anti-radang, imunostimulasi sebahagian. Ubat ini merangsang tindak balas imun tempatan dan membawa kepada penghambatan pendaraban virus dalam fokus. Rata-rata, diperlukan untuk smear 2 kali sehari selama 14 hari.
- Solkoderm. Cecair yang terdiri daripada gabungan asid asetik, oksalat dan laktik (arahan mesti dipatuhi dengan ketat). Ia mempunyai kesan merosakkan yang ketara. Setelah papilloma itu sendiri hilang, kecacatan ulseratif terbentuk, yang sembuh dengan niat utama dalam 7-10 hari. Rawat kulit di leher sekali, dan nilaikan hasilnya selepas 3-5 hari.
- Cryopharma. Ubat ini mempunyai kesan kerana propana dan dimetil eter dalam komposisinya. Bertindak seperti krioterapi. Ia menghilangkan papilloma setelah aplikasi pertama (hasilnya dinilai setelah 5-10 hari).
Ubat sistemik mempunyai kesan umum pada sistem imun:
- Interferon. Dipersembahkan oleh protein khusus dari penderma sihat. Dos purata adalah 1.5 hingga 3 juta IU secara intramuskular atau subkutan selama 4 minggu. Mempunyai kesan yang ketara terhadap kerja imuniti selular dan humoral.
- Imunomaks. Ia dihasilkan dalam bentuk serbuk 200 unit dalam botol suntikan. Ia ditetapkan 1 botol (200 U) 1 kali sehari selama 1,2,3,8,9,10 hari. Merangsang imuniti antivirus.

Solcoderm adalah salah satu persediaan topikal yang digunakan untuk menghilangkan papilloma pada leher
Kaedah pemusnahan fizikal
Adalah mungkin untuk mengurangkan pembentukan dengan berkesan menggunakan kaedah fizikal berikut:
| Kaedah | Penerangan |
| Tindakan tempatan dengan larutan asid pekat | Larutan 1.5% zink kloropropionat dalam 50% asid 2-kloropropionik, gabungan nitrik, asetik, oksalat, asid laktik dan tembaga nitrat trihidrat, dan lain-lain digunakan. Prosedur ini dilakukan secara rawat jalan oleh pakar (dermatovenerologi, ahli kosmetik) dengan mematuhi peraturan pembedahan. Ejen tersebut digunakan secara bertunjuk dengan spatula sehingga warna formasi berubah menjadi warna yang lebih ringan (sebaik sahaja ini berlaku, permohonan selanjutnya harus dihentikan segera). Untuk penyembuhan lengkap papilloma, secara purata, anda perlu melakukan 1-2 rawatan. |
| Elektrokoagulasi | Dengan bantuan pisau elektro khas, pemotongan titik formasi dilakukan tanpa menjejaskan tisu yang mendasari (terdapat kesan minimum pada sel kulit yang sihat). Kaedahnya paling mudah apabila formasi mempunyai batang panjang dan ukuran kecil. |
| Penghancuran Cryodestruction | Terdapat kesan pada fokus nitrogen cair, suhu ultra rendah menyebabkan nekrosis tisu. Adalah baik untuk membersihkan cara pendidikan ini dengan asas yang luas. Masa tindakan nitrogen dipilih oleh pakar (1-5 minit). Selepas moksibusi, luka bakar terbentuk, yang sembuh selama 10 hari. |
| Penyingkiran laser | Pendekatan paling moden dan paling halus untuk menghilangkan formasi di tempat-tempat yang menonjol seperti leher. Mempunyai ulasan yang paling positif. Dengan bantuan panduan cahaya dari 5 saat hingga 3 minit dalam mod berterusan, mereka bertindak pada fokus. Tempoh penyembuhan jauh lebih pendek daripada dengan kaedah lain (5-7 hari). Teknik ini dikaitkan dengan trauma minimum pada tisu sekitarnya kerana ketepatan tindakan yang tinggi. |
| Pembuangan pembedahan klasik (pemotongan dengan pisau bedah) | Ia jarang sekali digunakan, hanya dengan luka besar atau disyaki keganasan. Sebabnya adalah kerana lesi sering berganda, tersebar di leher, dan terlalu kecil untuk eksisi, di samping itu, setelah pembedahan dilakukan, bekas luka mungkin kekal, yang dengan sendirinya menimbulkan kecacatan kosmetik. |
Video
Kami menawarkan untuk melihat video mengenai topik artikel.

Anna Kozlova Wartawan perubatan Mengenai pengarang
Pendidikan: Universiti Perubatan Negeri Rostov, khusus "Perubatan Umum".
Terdapat kesilapan dalam teks? Pilihnya dan tekan Ctrl + Enter.