- Pengarang Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Diubah suai terakhir 2025-11-02 20:14.
Jangkitan intrauterin
Kandungan artikel:
- Sebab dan faktor risiko
- Bentuk penyakit
- Gejala
- Diagnostik
- Rawatan
- Kemungkinan komplikasi dan akibatnya
- Ramalan
- Pencegahan
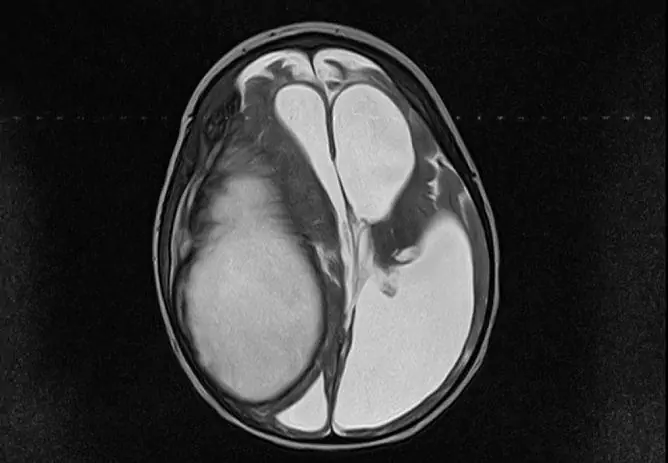
Jangkitan intrauterin adalah penyakit berjangkit dan radang pada janin dan anak kecil yang berlaku semasa tempoh antenatal (pranatal) dan (atau) intranatal (kelahiran) dengan jangkitan menegak dari ibu.
Adalah perlu untuk membezakan antara konsep "jangkitan intrauterin" dan "jangkitan intrauterin". Jangkitan menyiratkan penembusan patogen ke dalam tubuh anak tanpa perkembangan gambaran klinikal, sementara jangkitan intrauterin adalah realisasi penuh infeksi intrauterin dalam bentuk manifestasi klinikal penyakit berjangkit.

Jangkitan intrauterin dalam kebanyakan kes merumitkan kesihatan anak
Menurut hasil beberapa kajian, jangkitan dikesan pada sekitar 50% bayi hamil dan 70% bayi pramatang. Menurut data yang lebih "optimis", setiap janin kesepuluh (anak) terdedah kepada agen patogen semasa mengandung dan melahirkan.
Dalam 80% kes, IUI merumitkan kesihatan anak dengan pelbagai keadaan patologi dan malformasi keparahan yang berbeza-beza. Menurut hasil autopsi, ditentukan bahawa dalam setiap kes ketiga, jangkitan perinatal adalah penyebab utama kematian bayi yang baru lahir, disertai atau merumitkan perjalanan penyakit yang mendasari.
Kajian jangka panjang menunjukkan bahawa kanak-kanak pada tahun-tahun pertama kehidupan yang telah mengalami jangkitan intrauterin mempunyai keupayaan imun yang lebih lemah dan lebih mudah terkena penyakit berjangkit dan somatik.
Pada awal 70-an abad XX, Pertubuhan Kesihatan Sedunia mencadangkan nama "sindrom TORCH". Singkatan ini mencerminkan nama-nama jangkitan intrauterin yang paling biasa: T - toxoplasmosis (Toxoplasmosis), O - yang lain (mycoplasma, sifilis, hepatitis, streptococci, candida, dll.) (Lain-lain), R - rubella (Rubella), C - sitomegalovirus (Cytomegalovirus), H - herpes (Herpes). Sekiranya faktor etiologi tidak diketahui secara pasti, mereka bercakap mengenai sindrom TORCH.
Sebab dan faktor risiko
Punca utama jangkitan pada IUI, seperti yang telah disebutkan, adalah ibu, dari mana patogen memasuki janin selama tempoh ante- dan (atau) intrapartum (mekanisme penghantaran menegak).
Ejen penyebab jangkitan intrauterin boleh menjadi bakteria, kulat, protozoa, virus. Menurut data statistik, tempat pertama dalam struktur jangkitan intrauterin diduduki oleh penyakit bakteria (28%), diikuti oleh jangkitan klamidia dan yang berkaitan (21%).
Ejen berjangkit yang merupakan penyebab jangkitan intrauterin yang paling biasa:
- virus rubella, herpes simplex, cacar air, hepatitis B dan C, influenza, adenovirus, enterovirus, sitomegalovirus;
- bakteria patogen (Escherichia, Klebsiella, Proteus dan bakteria koliform lain, streptokokus kumpulan B, Haemophylus influenzae, streptokokus alpha-hemolytic, anaerob yang tidak membentuk spora);
- patogen intraselular (toxoplasma, mycoplasma, klamidia);
- cendawan genus Candida.

Virus herpes simplex berbahaya bagi janin
Faktor risiko jangkitan intrauterin:
- penyakit kronik sfera urogenital pada ibu (lesi erosif serviks, endokervisitis, kolpitis, vulvovaginitis, sista ovari, uretritis, sistitis, pyelo- dan glomerulonefritis, dan lain-lain);
- penyakit berjangkit yang dihidapi oleh ibu semasa mengandung;
- tempoh kering yang panjang.
Faktor secara tidak langsung menunjukkan kemungkinan jangkitan intrauterin:
- sejarah obstetrik yang dibebankan (pengguguran spontan, kemandulan, kelahiran mati, kelahiran anak-anak dengan pelbagai kecacatan)
- polyhydramnios, kehadiran kemasukan dan kekotoran dalam cecair amniotik;
- demam, tidak disertai dengan tanda-tanda keradangan pada sistem organ mana pun, yang dikembangkan pada ibu semasa kehamilan atau melahirkan;
- kelahiran bayi pramatang sebelum tarikh lahir;
- kelewatan perkembangan intrauterin kanak-kanak;
- Apgar memperoleh skor 0-4 mata pada minit ke-1 kehidupan anak dengan pemeliharaan petunjuk yang tidak memuaskan atau penurunan penilaian pada minit ke-5 kehidupan;
- demam bayi yang baru lahir dengan etiologi yang tidak diketahui.
Bentuk penyakit
Bergantung pada tempoh kehamilan, di mana jangkitan berlaku, terdapat:
- blastopati - disedari semasa 14 hari pertama kehamilan;
- embrio - muncul dalam tempoh dari 15 hari kehamilan hingga 8 minggu;
- fetopati - berkembang selepas 9 minggu kehamilan (fetopati awal - dari hari ke-76 hingga ke-180, fetopati lewat - dari hari ke-181 kehamilan hingga saat kelahiran).
Jangkitan intrauterin yang berlaku pada 2 minggu pertama kehamilan paling kerap menyebabkan kematian embrio (kehamilan yang tidak dijawab) atau pembentukan malformasi sistemik yang teruk sama dengan anomali perkembangan genetik. Penamatan kehamilan secara spontan biasanya berlaku 2-3 minggu selepas jangkitan.

Jangkitan intrauterin pada peringkat awal selalunya menyebabkan kehamilan membeku
Oleh kerana pada masa embrio semua organ dan sistem diletakkan, pengembangan IUI pada masa-masa ini akan menyebabkan kematian embrio atau, seperti dalam kes sebelumnya, pada pembentukan malformasi dengan keparahan yang berbeza-beza.
Fetopati mempunyai beberapa ciri:
- kecacatan kongenital hanya disedari pada organ-organ tersebut, pembentukannya tidak selesai pada masa kelahiran anak;
- proses berjangkit lebih kerap dilakukan secara umum (meluas);
- jangkitan sering disertai dengan perkembangan sindrom trombohemorrhagic;
- pematangan morfologi dan fungsi organ ketinggalan.
Pertubuhan Kesihatan Sedunia (ICD-10) telah mencadangkan klasifikasi jangkitan intrauterin yang luas, bentuk utamanya adalah:
- penyakit virus kongenital;
- sepsis bakteria pada bayi baru lahir;
- penyakit berjangkit dan parasit kongenital lain;
- omphalitis neonatal dengan sedikit atau tanpa pendarahan;
- penyakit berjangkit lain yang khusus untuk tempoh perinatal.
Dalam klasifikasi ini, bahagian diambil secara terpisah yang menunjukkan kemungkinan membuat diagnosis IUI virus, bakteria dan parasit yang tidak ditentukan.
Gejala
Selalunya, jangkitan intrauterin tidak mempunyai simptom ciri, oleh itu, tanda-tanda tidak spesifik proses menular dan keradangan pada bayi baru lahir boleh disyaki (kesamaannya telah diperhatikan dalam IUI yang diprovokasi oleh pelbagai patogen):
- menurun atau kurang selera makan;
- penurunan berat badan yang ketara (penurunan berat badan lebih daripada 10% dari berat kelahiran asal);
- penurunan berat badan berulang, pemulihan berat badan yang lemah (kenaikan perlahan, kenaikan sedikit);
- keradangan pada kulit dan lemak subkutan (sclera);
- kelesuan, mengantuk, kelesuan;
- warna kulit kelabu-pucat, selaput lendir anemia, pewarnaan icterik pada kulit dan selaput lendir adalah mungkin, icterus sclera;
- sindrom edematous dengan keparahan dan penyetempatan yang berbeza-beza;
- gangguan pernafasan (sesak nafas, episod jangka pendek penangkapan pernafasan, penglibatan otot bantu dalam tindakan pernafasan);
- gangguan dyspeptik (regurgitasi, termasuk banyak, air pancut, najis tidak stabil, pembesaran hati dan limpa);
- gejala penglibatan sistem kardiovaskular (takikardia, penurunan tekanan darah, bengkak atau kegatalan, pewarnaan sianotik kulit dan selaput lendir, kulit berkerut, hujung sejuk);
- gejala neurologi (hiper atau hipotensi, dystonia, penurunan refleks (termasuk kemerosotan refleks penghisap);
- perubahan dalam formula darah (leukositosis, ESR dipercepat, anemia, penurunan jumlah platelet).
Tanda-tanda jangkitan intrauterin sering muncul pada 3 hari pertama kehidupan bayi yang baru lahir.

Jangkitan intrauterin pada bayi baru lahir dapat ditandakan dengan pelanggaran aktiviti kardiovaskular
Diagnostik
Semasa mendiagnosis IUI, data dari anamnesis, makmal dan kaedah penyelidikan instrumental diambil kira:
- ujian darah umum (leukositosis dengan pergeseran neutrofil ke kiri, ESR dipercepat);
- ujian darah biokimia (untuk penanda tindak balas fasa akut - protein C-reaktif, haptoglobin, ceruloplasmin, plasminogen, alpha-1-antitrypsin, antithrombin III, pecahan pelengkap C3, dan lain-lain);
- teknik mikrobiologi klasik (virologi, bakteriologi);
- tindak balas rantai polimerase (PCR);
- kaedah imunofluoresensi langsung menggunakan antibodi monoklonal;
- ujian imunosorben berkait enzim (ELISA) dengan penentuan kuantitatif antibodi spesifik kelas IgM, IgG;
- Ultrasound organ perut, jantung, otak.

Ujian darah am dan biokimia membolehkan anda mengesyaki adanya jangkitan intrauterin
Rawatan
Rawatan jangkitan intrauterin adalah kompleks, terdiri daripada komponen etiotropik dan simptomatik:
- ubat antivirus, antiparasit, antikulat, atau antimikrob;
- imunomodulator;
- agen penyahtoksin;
- ubat antipiretik.
Kemungkinan komplikasi dan akibatnya
Hasil kehamilan dengan IUI:
- kematian janin intrauterin;
- kelahiran mati;
- kelahiran hidup yang hidup atau hidup yang tidak dapat dilaksanakan (dengan kecacatan yang tidak sesuai dengan kehidupan) kanak-kanak dengan tanda-tanda jangkitan intrauterin.
Komplikasi jangkitan intrauterin:
- kecacatan organ dalaman;
- kekurangan imuniti sekunder;
- kanak-kanak ketinggalan berbanding rakan sebaya dalam perkembangan fizikal dan mental.
Ramalan
Dengan diagnosis tepat pada masanya dan rawatan jangkitan intrauterin yang rumit yang timbul kemudian hari, prognosis umumnya baik (prognosis bertambah baik seiring dengan usia kehamilan ketika jangkitan berlaku), walaupun ia adalah individu.
Kemungkinan hasil yang baik dari penyakit ini bergantung pada banyak ciri: keperitan patogen, jenisnya, kaedah jangkitan, kehadiran patologi bersamaan dan faktor-faktor yang memburukkan dari pihak ibu, keadaan fungsi badan wanita hamil, dll.
Apabila IUI berlaku pada peringkat awal, prognosis biasanya lemah.
Pencegahan
Pencegahan pembangunan IUI adalah seperti berikut:
- pencegahan penyakit berjangkit ibu (sanitasi fokus keradangan kronik, vaksinasi tepat pada masanya, pemeriksaan wanita hamil untuk kehadiran jangkitan TORCH);
- terapi antibakteria atau antivirus untuk wanita hamil dengan perkembangan akut atau peningkatan keradangan berjangkit kronik;
- pemeriksaan bayi baru lahir dari ibu dari kumpulan berisiko tinggi;
- vaksinasi awal bayi baru lahir.
Video YouTube yang berkaitan dengan artikel:

Terapi Olesya Smolnyakova, farmakologi klinikal dan farmakoterapi Mengenai pengarang
Pendidikan: lebih tinggi, 2004 (GOU VPO "Universiti Perubatan Negeri Kursk"), kepakaran "Perubatan Umum", kelayakan "Doktor". 2008-2012 - Pelajar pascasiswazah Jabatan Farmakologi Klinikal, KSMU, Calon Sains Perubatan (2013, khusus "Farmakologi, Farmakologi Klinikal"). 2014-2015 - latihan semula profesional, khusus "Pengurusan dalam pendidikan", FSBEI HPE "KSU".
Maklumat tersebut digeneralisasikan dan disediakan untuk tujuan maklumat sahaja. Pada tanda pertama penyakit, berjumpa dengan doktor anda. Ubat diri berbahaya untuk kesihatan!